滑走障害はなぜ起こるのか?②
今回は「滑走障害が生じる理由」を4回に渡って解説するブログの第2回目になります。
前回のブログでは、私が考える滑走障害が生じる4つの理由のうち、「組織の損傷および炎症を起点に生じる滑走障害」について深掘りして解説しました。
組織損傷ならびに炎症が生じた際に滑走障害が生じるメカニズムの整理と改善方法の参考になったと思います。

今回のブログでは、滑走障害が生じる4つの理由の中で、「摩擦負荷の繰り返しによって生じる滑走障害」について解説したいと思います。
普段から運動器の患者を診ているセラピストであれば、摩擦負荷が繰り返されることで炎症が起き、滑走障害を生じることはイメージしやすいと思います。
一方で、正常でも摩擦負荷が生じているにも関わらず、滑走障害を生じることが少ないのはなぜでしょうか。
この疑問の答えを、今回のブログでは分かりやすく説明しているので、最後までご覧ください。
摩擦負荷が繰り返されることによって生じる滑走障害
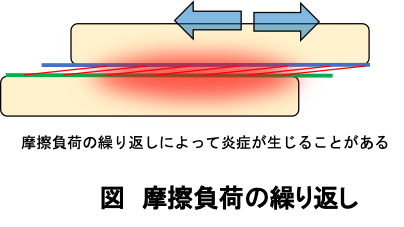
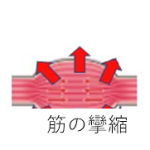
運動によって過度な摩擦負荷が繰り返されると、負荷を受けた組織に炎症が生じるようになります(下図)。
前回のブログでも説明したように、炎症が生じると線維芽細胞による膠原線維(コラーゲン)が産生され、炎症部位周辺を線維化させます。そのため、炎症部位とその周辺組織の間の滑走性は低下することになります。
ただし、臨床的な観点で摩擦負荷を考える上で大切な概念があります。
それは、生理的な摩擦負荷の繰り返しだけでは通常は炎症を生じないということです。
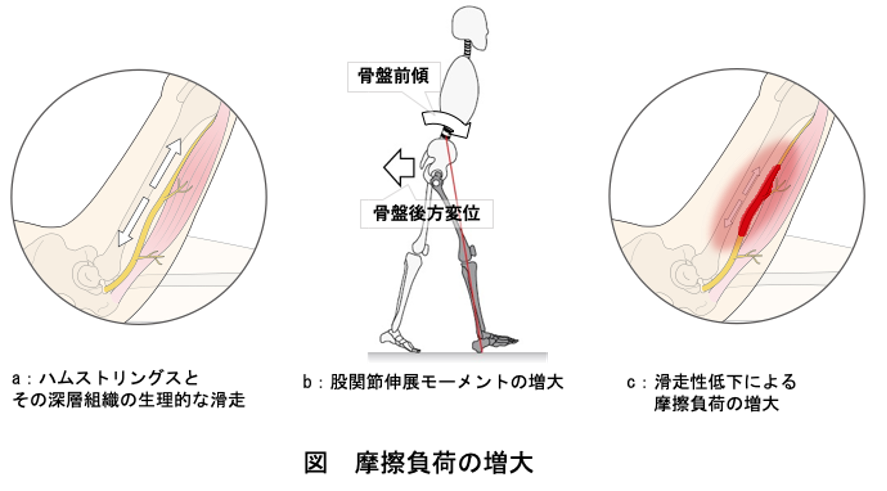
このことを理解するために下図を見てください。
例えばハムストリングスを例に挙げると、下図 aのようにハムストリングスは股関節や膝関節の屈伸に伴い、その深層の骨や神経、その他の軟部組織などとの滑走を伴います。
この滑走により摩擦負荷は生じますが、このような生理的な滑走だけでは通常は炎症を生じることはほとんどありません。
しかし、下図bのように骨盤前傾や後方変位など股関節伸展モーメントが過剰になる運動を行うと、生理的な滑走とは異なる異常な摩擦負荷が生じるようになります。
また、下図cのようにハムストリングスの一部に癒着や滑走性低下が生じていると、これもまた生理的な滑走とは異なる異常な摩擦負荷が生じるようになります。
このような生理的な滑走とは異なる摩擦負荷を繰り返されると炎症を生じるようになります。
臨床では下図bや下図cで示したようなシチュエーションは非常に多いのです。
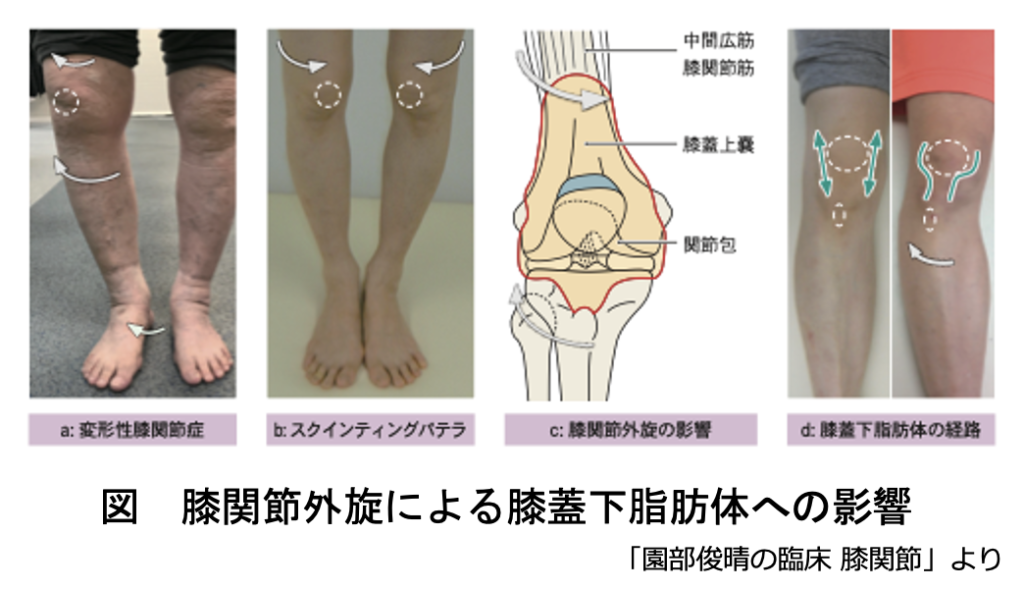
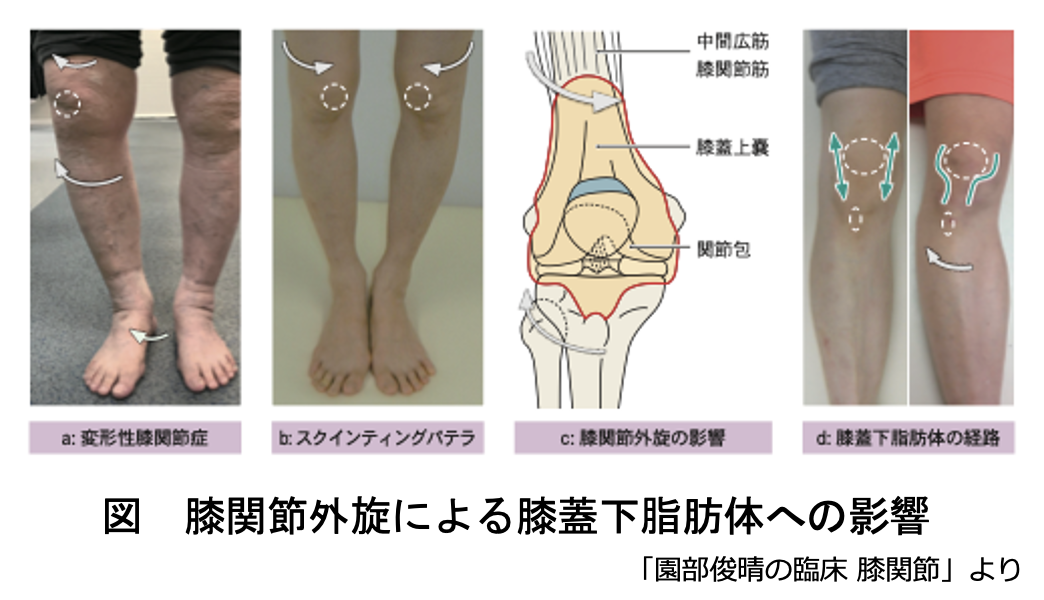
さらに、膝蓋下脂肪体を例に考えてみましょう。
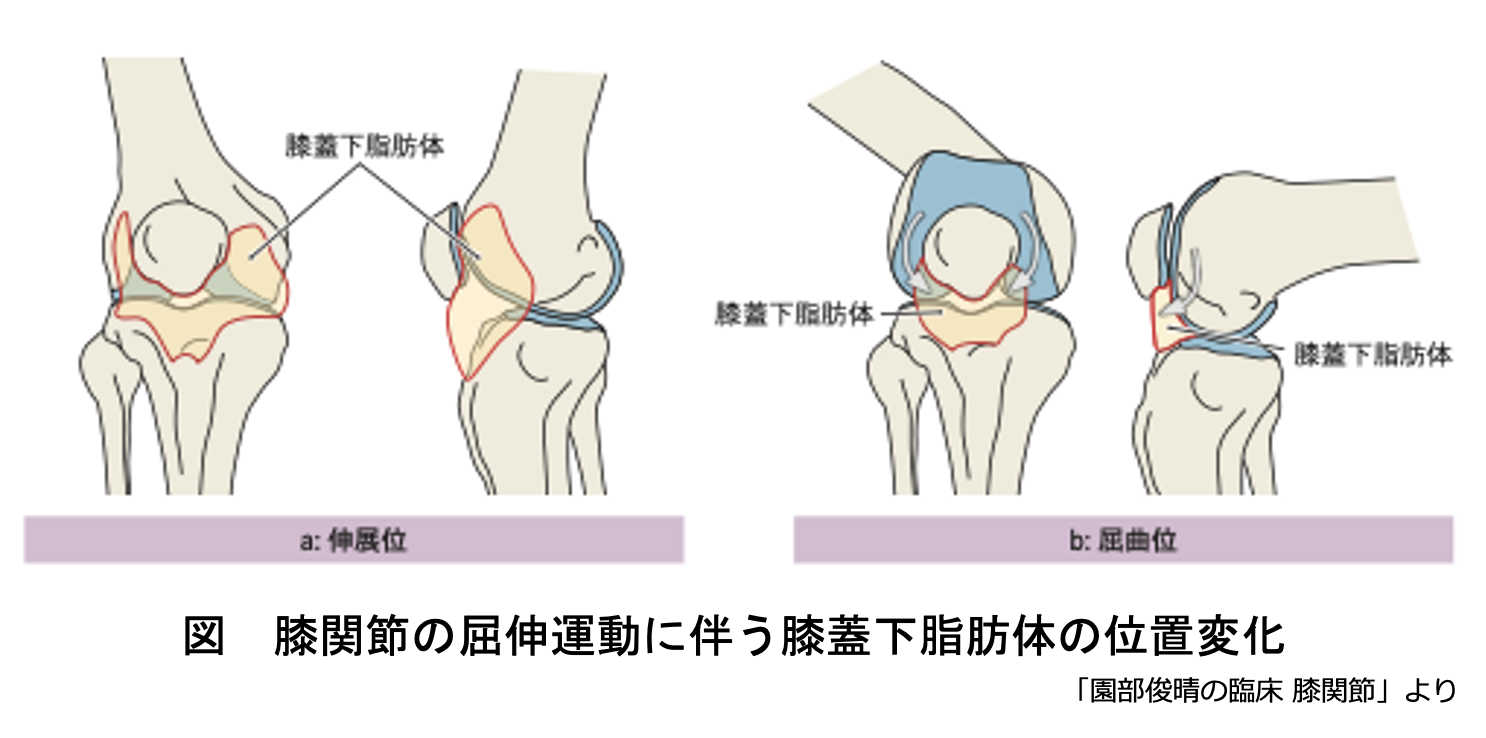
下図は正常な膝関節における伸展位と屈曲位における膝蓋下脂肪体の位置変化を示しています。
膝蓋下脂肪体は、膝関節伸展位では膝蓋骨の下方だけでなく膝蓋骨の内側・外側も含めた広範囲に位置します(下図a)。
一方で、膝関節屈曲位ではその多くが膝の関節内に入り込みます(下図b)。
このように、膝蓋下脂肪体は膝の屈伸運動に伴い滑走し、摩擦負荷は生じますが、このような生理的な滑走だけでは炎症を生じることはほとんどありません。
しかし、膝関節の外旋があると生理的な滑走とは異なる摩擦負荷が生じると私は考えています。
膝蓋下脂肪体に疼痛を生じる症例の大半は、膝関節が過度な外旋位を呈しています。
下図aや下図bのように膝関節が捻れていると、膝関節を取り囲む滑膜、関節包、靱帯、腱などの組織は伸張された状態になります。膝蓋下脂肪体は関節包内に存在する組織であるため、膝関節を取り囲む組織に大きく影響を受けることになります(下図c)。
これらのことから、膝関節の屈伸に伴い縦に移動する膝蓋下脂肪体は、狭い経路を移動せざるを得なくなり、移動時に加わる生理的な滑走とは異なる摩擦負荷の繰り返しが膝蓋下脂肪体の炎症を生じさせ、滑走障害を惹起すると私は考えています(下図d)。
いかがでしたか。
「摩擦負荷の繰り返しによって生じる滑走性低下」のメカニズムについて理解いただけたと思います。
摩擦負荷を考える際には、「非生理的な摩擦負荷」が生じている要因を評価から見出すことも私たちの大切な役割になります。
このような視点は、皆さんの臨床に必ず役立つ知識になると思います。
次回のブログでは、私が考える滑走障害が生じる4つの理由の中から「短縮した肢位および伸張した肢位の持続によって生じる滑走障害」について解説したいと思います。
次回のブログも楽しみにしていてください。
推薦セミナー
【松田現先生】“効く”腹筋・背筋の作り方〜松田現が提案する運動器疾患に活かすPNF体幹アプローチ〜(LIVEセミナー/ZOOM)
◆講 師:松田現先生
◆開催日:2026年3月21日(土) 18:00~21:00
概要
人間の身体の中心に体幹があるので、どんな動作・活動をしようとも体幹が無関係であるわけにはいきません。だとすると、運動器疾患における身体の各部位の痛みや機能障害には体幹が少なからず関わってくるはずです。
では、望ましい体幹の状態はどのような状態でしょうか?「弱いから強くする」「硬いから柔らかくする」では限界があります。
固有感覚に働きかけるPNFではまず、自分の思っている場所に身体があるのか、思った通りに動かせているのかに着目します。そしてもしそれができていないなら(大抵できていないのですが)それを修正する方法がPNFには沢山あります。
パターンを用いるのか、マット動作を用いるのか、歩行介入(坐位以上の介入)を用いるのか。。。
さらに、安定性をもたらすテクニックや、協調性をもたらすテクニックも同時に用います。
講演当日には徒手筋力計や必要であれば筋電計を用いて体幹を評価する方法を紹介し、“効く”体幹を作るためにどんな方法を用いるのか、具体的な方法を実技中心にお伝えします。
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260321z/
【坂雅之先生】凍結肩の理学療法 マスター編 難治症例に対する評価とアプローチ 〜回復遅延因子の特定と対処法〜(LIVEセミナー/ZOOM)
◆講 師:坂雅之先生
◆開催日:2026年3月29日(日) 10:00~13:00
概要
病期や身体所見に応じた標準的な理学療法によって多くの凍結肩患者は回復に向かいますが、中には改善が遅れる症例も少なくありません。臨床的には、顕著な他動可動域制限が長期間残存する症例、他動可動域は回復しているにもかかわらず自動可動域が改善しない症例、あるいは病態解剖学的特徴と一致しない痛みを訴える症例などが該当します。
このような症例では、関節内の炎症や靱帯・関節包の線維化・肥厚といった構造的要因だけでなく、中枢性感作、身体知覚異常、運動制御不良など、より複雑な要因が関与している可能性があります。本講義では、標準的な理学療法に抵抗を示す凍結肩症例を対象に、回復を遅延させる要因を多角的に評価し、治療戦略を再構築するための臨床思考と実践を深めます。
前半の講義では、凍結肩患者に生じうる中枢性感作や身体知覚異常など、病期を超えて残存する痛みや可動域制限に関与する回復遅延因子について解説します。後半では、一般的な関節可動域検査に加えて実施すべき追加の身体検査や質問紙調査の活用法、さらに運動制御不良に対する徒手療法および運動療法の実践的アプローチを紹介します。
標準的な介入では改善が得られにくい症例に直面している中堅以上の理学療法士に向けて、評価の視点と臨床推論をアップデートし、治療の幅を広げるためのヒントを提供するセミナーにしたいと思っております。
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260329z/
【上田泰久先生】頚椎由来?末梢神経由来?Head Controlから紐解く頚部痛としびれに対する評価と運動療法(LIVEセミナー/ZOOM)
◆講 師:上田泰久先生
◆開催日:2026年4月5日(日) 10:00 – 13:00
概要
【概要】
頸椎の退行変性疾患は、頸部痛・しびれなど多様な症状を呈し、セラピストが臨床でよく診る疾患のひとつです。しかし痛みなどの症状を改善させるために、どのような評価と運動療法を展開すれば良いか悩むことも多いのではないでしょうか。
本セミナー(基礎編)では、経験の浅いセラピストの方でも理解しやすいよう「機能解剖に基づく評価と運動療法」について講義(オンライン)で知識を習得することを目標にしています。主に「なぜ痛みが生じるのか?」について、関節・筋肉・神経の原因別に解説します。
明日からの臨床に直結する実践的な評価と運動療法(基礎編)のポイントをお伝えしたいと思います。頸椎疾患を診るうえで苦手意識を持つ先生方が、臨床で症状を改善できるよう「知識」を整理して提供したいと思います。ご参加頂く先生方、どうぞよろしくお願い致します。
【内容】
1.機能解剖に基づく評価と運動療法
①関節に対する評価と運動療法
②筋に対する評価と運動療法
③末梢神経に対する評価と運動療法
実技編は、5/10(日)に開催いたします。
お申し込みは、こちら👇
https://pro.ugoitalab.com/products/20260510p
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260405z/
【阿部浩明先生】脳画像 × 臨床:脳画像マスターシリーズ2026 ①ゼロから学ぶ!リハに活かす脳画像の基本構造と理解〜脳画像読影の土台を築く〜(LIVEセミナー/ZOOM)
◆講 師:阿部浩明先生
◆開催日:2026年4月12日(日) 10:00 – 12:00
概要
脳卒中患者のリハビリテーションにおいて脳画像情報を活用する重要性は多くの方がご存知のことであろうと思われます。
しかし、脳画像のみかたに苦手意識をお持ちのセラピストは少なくないのが実情です。脳画像といってもはたして一体どこをみれば良いのか、実際にどのように活用すれば良いのか、これらの問題を解決して、臨床において脳画像を活用することがあたりまえになる・・・そのことを目標と定め、4回の講演にて、脳画像をみるために必要な脳解剖の基礎知識、脳画像の基礎知識、様々な機能と関連する領域(つまり機能をみるうえで把握すべきポイント)、臨床での活用の具体的な事例について解説いたします。
この講義では脳画像をみる上でこれだけは知っておいていただきたい脳解剖の基礎知識を整理します。
■今後の開催日
脳画像マスターシリーズ2026 ②(5/10)
水平断から理解する!脳画像の“見える化”と病態把握 〜断面図で脳を読み解く〜
脳画像マスターシリーズ2026 ③(5/31)
脳の働きをどう診る?神経経路から考える機能の理解 〜脳機能と神経経路をつなげる〜
脳画像マスターシリーズ2026 ④(6/14)
この画像、どう活かす?実例で学ぶ臨床読影の実践力 〜現場で使える脳画像活用術〜
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260412z/
【赤羽根良和先生】曖昧だった仙腸関節が“見えてくる!仙腸関節機能障害の評価と運動療法(LIVEセミナー/ZOOM)
◆講 師:赤羽根良和先生
◆開催日:2026年4月18日(土) 17:30 – 20:30
概要
その腰痛・殿部痛、仙腸関節を疑っていますか?
腰痛や殿部痛、下肢への放散痛を訴える患者は非常に多く、
その多くが「腰椎由来」として評価・治療されているのが現状です。
しかし近年、腰下肢痛の10〜20%は仙腸関節に起因する可能性があることが報告されています。
にもかかわらず、仙腸関節は「動かない関節」「評価が難しい関節」と捉えられ、十分に検討されないまま治療が進んでしまうケースも少なくありません。
本セミナーでは、仙腸関節機能障害を
曖昧な診断名ではなく、構造と機能から説明できる病態として捉え直します。
仙腸関節痛の正体は「炎症」ではない?
仙腸関節性疼痛の多くは、炎症そのものではなく、
仙腸関節周囲の靭帯・筋膜・皮下組織に分布する神経終末への侵害刺激によって生じます。
その侵害刺激は、
静的姿勢での骨盤位置異常、動的動作での非生理学的運動、周囲筋の防御的緊張や反射性筋攣縮によって助長され、結果として仙腸関節の支持性をさらに低下させる悪循環を生みます。
なぜ安静時痛が出るのか。なぜ運動時にだけ痛むのか。なぜ殿部から大腿にかけて分節的な痛みが出るのか。
本講義では、これらの疑問を神経支配・靭帯構造・力学的負荷の視点から整理します。
「情報」と「理解」は違う
資料の中で強調されているのが、
information と intelligence は似て非なるものである、という考え方です。
知識を増やすだけでは、臨床判断力は高まりません。
重要なのは、なぜその評価を行うのか、 なぜその所見が重要なのか、なぜその運動療法を選択するのかを説明できることです。
本セミナーは、単なる知識の羅列ではなく、
仙腸関節障害を自分の頭で考え、判断できるようになるための思考整理を目的としています。
仙腸関節機能障害を引き起こす要因を整理する
仙腸関節障害には、直接的に疼痛を引き起こす要因と、間接的に疼痛を助長する要因があります。
二次的要因が改善することで症状が消失するタイプもあれば、
それだけでは症状が残存するタイプも存在します。
どのタイプなのかを見極めることが、保存療法でどこまで狙うのか、どの順序で介入するのかを決定する鍵となります。
評価から運動療法へつなぐ実践的アプローチ
本講義では、
仙腸関節テスト、圧痛所見、姿勢・動作観察をもとに、
仙腸関節性疼痛を疑うプロセスを整理します。
さらに、 神経終末の伸張・滑走を意識した操作、骨盤輪周囲筋の等尺性収縮、仙腸関節の運動制御を目的としたエクササイズ、腰下肢のモーターコントロールまで、評価結果に基づいた運動療法の手順を具体的に解説します。
重要なのは、仙腸関節の可動域を無理に拡大することではなく、限られた可動範囲の中で、周囲組織の伸張性・滑走性・支持性を回復させることです。
また本セミナーでは、仙腸関節機能障害を腰下肢痛の重要な原因の一つとして捉え、解剖学、神経支配、バイオメカニクスの視点から病態を整理します。
直接的・間接的要因を見極める評価の考え方を学び、仙腸関節性疼痛に対する運動療法の組み立て方を、臨床で再現できる形で提示します。
受講後には、仙腸関節を「分からない関節」ではなく、評価し、治療戦略を立てられる関節として扱えるようになることを目標とします。
こんな方におすすめです
・腰痛や殿部痛の原因がはっきりせず、対応に悩んでいる方
・腰椎治療を行っても症状が改善しきらない症例を多く担当している方
・仙腸関節を評価にどう組み込めばよいか分からない方
・保存療法でどこまで狙うべきか判断に迷っている方
・評価から運動療法までを一貫して整理したい方
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260418z/
【田舎中真由美先生】腰・骨盤帯障害に対する骨盤底筋と体幹深層筋の評価と治療〜インナーユニット機能を活かした臨床介入(LIVEセミナー/ZOOM)
◆講 師:田舎中真由美先生
◆開催日:2026年4月26日(日) 9:00 – 12:00
概要
腰痛や骨盤帯障害の臨床において、骨盤底筋・横隔膜・腹横筋・多裂筋から構成される「インナーユニット」は、体幹・骨盤の安定性および運動制御に重要な役割を果たす。しかし、これらの筋群は視覚的に捉えにくく、評価や介入が抽象的になりやすいという課題がある。本ウェビナーでは、腰・骨盤帯障害を有する症例を想定し、骨盤底筋を含めた体幹深層筋群をどのように評価し、どのように臨床介入へ活かすかを解説する。
特に、骨盤底筋と呼吸・姿勢制御の関係や体幹深層筋群の協調性に焦点を当て、デモンストレーションを通して実践的に提示する。
1. インナーユニットと体幹機能
2. 腰・骨盤帯障害と骨盤底筋の臨床的意義
3. インナーユニットの機能評価-骨盤底筋・横隔膜・腹横筋・多裂筋-
4. 評価結果をどう統合するか
5. インナーユニットを機能させる介入方法
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260426z/
その他の園部企画の講演・セミナー
※新型コロナウイルスの影響により、現在会場セミナーは中止しております。
Zoomセミナーは詳細が決まり次第、掲載していきます。
おすすめ記事
コメント
この記事へのトラックバックはありません。





この記事へのコメントはありません。