腰痛:成田先生への質疑応答part 1
さて・・・、
今回は、成田先生との腰痛セミナーの質疑応答の様子を紹介します。
成田先生の提案で、講演の最後に30分ほど質疑応答の時間を設け、ディスカッションしました。
受講生からの質問・・・、
私から成田先生への質問・・・、
成田先生から私への質問・・・、等も含め、
下記に質疑応答の内容を紹介させていただきます。
編集してみて気付いたのですが、あまりにも長いので、この質疑応答の様子を2回に分けて紹介します。

「質疑応答part①」では、まずは成田先生への質問をまとめました。
受講生からの質問 ①
椎間関節の痛みの原因が滑膜や関節包にあることはわかったのですが、骨と軟骨との兼ね合いが分からないのですが、それを教えて頂けますでしょうか。
成田先生
多くの患者で関節に変性や変形が生じています。
腰部では、椎間板や椎間関節にも変性が起こります。このことにより、正常の関節運動ではなく(滑り)、異常な関節挙動(転がり)になってしまい、痛みを感知する滑膜や関節包に負荷が掛かるということだと考えています。
これについては、他の変形疾患と同じような疼痛メカニズムがあると考えられます。
受講生からの質問 ②
椎間関節の伸展時の疼痛は理解できますが、屈曲時の疼痛のメカニズムが理解できなかったので、もう一度教えていただけますか。
成田先生
椎間関節は、正常では、平面関節なので、滑り運動が主体に起こります。(屈曲の場合、上関節突起が下関節突起に対して上方に動く。)
しかし疼痛が生じる患者の場合、関節運動の軌道がズレて滑り運動ではなく、回転運動になってしまっています。
正常から逸脱したこうした動きによって(挙動の変化)、関節包が伸ばされる部分と圧迫されるところが生じます。
こうしたことが痛みの要因になっていると思われます。
受講生からの質問 ③
サブグループ化を4つに分けていますが、おそらく複合している患者も多いと思います。
複合している場合、実際に治療するときは自分がやりやすいところから行えば良いですか。
成田先生
いや私は違います。
1番痛みを出しているところからアプローチした方が良いと思います。
複合していることは多々あると思いますが、その患者さんが1番痛みを出している箇所があると思います。
そこからアプローチした方が良いと思います。
園部から成田先生への質問 ①
園部
今の質問で、みんなが知りたいと思うので、1つ質問させてください。
椎間関節の伸展時の痛みが何の組織によって痛いかは別として、圧縮応力が生じるときに痛いのは事実ですよね。
成田先生
はい。
園部
つまり右の椎間関節であれば、伸展して右に側屈した方が痛みは強くなりますよね。
成田先生
そういうことになりますね。
園部
そう考えると、痛みを拾っている組織として、それが滑膜か関節包であるかは別として、とにかく圧縮されるときに痛みを生じるということが事実で良いですね。
成田先生
ここを整理すると、確かに受ける力は圧縮応力なんですが、圧縮されるだけでは痛みを出す組織がありません。
だから私が考えているのは、本来は滑り運動で起こらないといけない動きが、異常な回転運動になっている(挙動の変化)ことが問題なんです。それによって伸ばされる組織があるはずです(図①の緑線が関節包を示す)。つまりこの異常な挙動によってテコの原理(上関節突起、下関節突起の衝突が支点)が生じ、異常なかたちで関節包(滑膜)などが引っ張られ痛みを出していると考えています。つまり、結局は挙動の問題だと考えているんです。
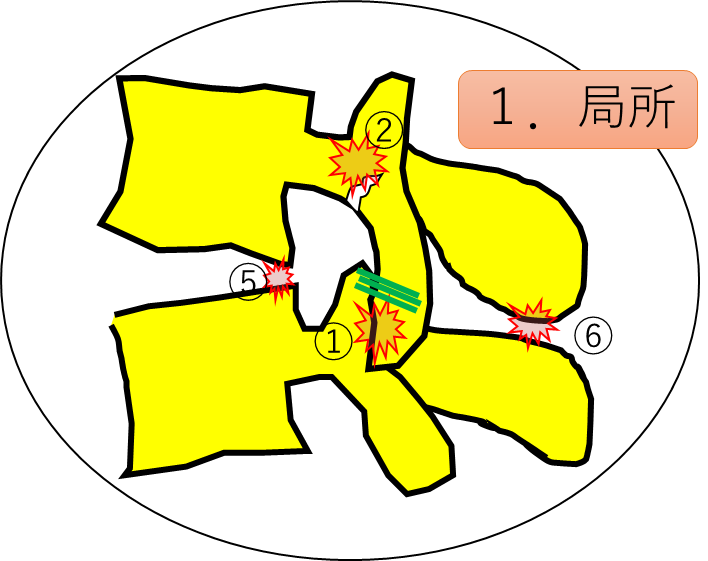
園部
なるほど。。。
先生がそう考えているということが、私にとっては重要です。
そして・・、
皆さんにも参考になったと思います。
成田先生
だからその挙動が変化すれば、痛みが取れるんだと考えています。
腰椎全体で伸展していれば、滑り運動だけで運動が生じてくれます。
しかしここに異常な挙動が生じることで先ほど言ったように、圧縮する部分と、それを支点として伸ばされる部分が生じ、これが痛みの原因となっているのではないかと考えています。
受講生からの質問 ④
新体操などハイパーに動くときに、仙腸関節も含め、固定する部位が多いので、手が足りないといったことがあるかと思うのですが、そういった場合の対処方法を教えてください。
成田先生
多分節で痛みがあっても、まずは一つだけ固定して痛みを確認します。
手は1つしかないので、そこで他の関節も同時に診ることはしません。
つまりどの場合もやり方は一緒なんです。
局所の1カ所を固定して、そして痛みが変わるかどうかを診ます。
そして他の部位も同じように診ていきます。
伸展痛の場合であれば、考え方は概ね一緒で、1分節だけが過剰に動いていることが問題なわけです。
たとえば、昨日は分離症の患者が2人来たんですが、どちらの患者も原因は違うんです。
でも・・・、
1分節だけが過剰になっているという意味では同じです。
この2例の場合、1人は股関節伸展可動性が低いから腰椎の1分節が過剰に動いていました。
もう一人は胸椎が動かないから腰椎の1分節が過剰に動いていました。だからハイパーの症例の場合、一見全体の可動性があるように見えても、その人の中で硬いところと柔らかいところがあるんです。
そういった視点で診ることができれば、新体操等のハイパーな人たちでも、同じ考え方で評価と治療することができます。
受講生からの質問 ⑤
デモンストレーションの中で、「大腿直筋は硬くない」と判断したところがあったかと思うのですが、股関節伸展位で膝関節が何度くらい曲がったから硬くないなと判断したんですか。
成田先生
トーマステストの変法の事ですね。
片側の膝を抱えて、もう片方を股関節伸展した肢位で、膝関節が90度曲がらないと怪しいなと判断します。
さらに徒手的に膝を曲げて硬さを感じたら、大腿直筋は硬いなと判断します。
=======================
どうですか・・・。
めちゃめちゃ勉強になったと思いませんか。
私自身もとても勉強になりましたし、
そして・・・、
コラボセミナーの講演の後のこのディスカッションの企画は、
受講者にとっても
講師にとっても
そしてなにより、私にとって
とても勉強になり、よい企画だなと感じました。
次回以降も、この企画をどんどん取り入れたいと思います。
ちなみに、11月11日に行う山田英司先生と私の「変形性膝関節症のコラボセミナー」でも同じように質疑応答を行う予定です。
絶対に参考になりますよ(^_^)
↓ ↓ ↓
https://undouki1111-2.peatix.com/view
今後も臨床家のための運動器研究会のコラボセミナーにぜひご参加ください。(^_^)
次回は、「腰痛に関する質疑応答part②」を紹介します。
追伸
下記は変股の患者です。
左右どちらが患側かわかりますか。
変股の人は概ねこの肢位を取り、この背臥位の姿勢には大きな意味があります。
臨床って、本当に最高に楽しいですね。

推薦セミナー
【赤羽根良和先生】臨床に多い腰背部機能障害の評価と運動療法 ~脊柱管狭窄症・サルコペニアを中心に~(LIVEセミナー/ZOOM)
◆講 師:赤羽根良和先生
◆開催日:2026年3月14日(土) 17:30~20:30
概要
臨床に多い腰背部機能障害の評価と運動療法
― 脊柱管狭窄症・サルコペニアを中心に、“高齢者の腰痛を本質から変える” ―
「高齢者の腰痛は、治らないのではなく“診る視点が足りないだけ”かもしれない」
高齢者の腰痛は、日常生活の中で「うまく付き合っていくしかない」と言われがちです。
けれど本当に大切なのは、痛みをその場でやり過ごす対症療法ではなく、「なぜ痛むのか」を捉える原因療法です。
ところが現場では、
脊柱管狭窄症、サルコペニア、脊柱後弯変形、変形性股・膝関節症などが絡み合い、
「結局どこを評価し、どこを狙って運動療法を組み立てるべきか」が曖昧になりやすい。
その結果、“とりあえず体操”“とりあえず筋トレ”の介入になってしまうことも少なくありません。
本セミナーは、そんな臨床の迷いを整理し、
高齢者の腰背部痛を「構造」「アライメント」「筋機能」「動作」から読み解く評価と運動療法の一本道を提示します。
講演概要
本講義では、高齢者に多い腰椎機能障害について、脊柱管狭窄症およびサルコペニアを中心に、臨床で再現可能な評価と運動療法の考え方を体系化して伝えます。
痛みの緩解だけでなく、ロコモティブシンドロームを抑止し、ADLの維持・向上につなげることをゴールに、隣接関節や脊柱矢状面アライメントの“連鎖”まで含めた治療戦略を再考します。
受講後には、症状の背景を構造と機能から推定し、患者ごとに最適な運動療法を組み立てられる臨床判断力を獲得することを目指します。
このセミナーで学べること
1. 「腰椎だけを診ない」評価の組み立て
腰椎は隣接関節の影響を強く受ける関節です。
膝や股関節、胸椎・胸郭、足関節の可動性の変化が、腰背部症状を軽減させるケースは臨床で何度も経験しているはずです。
本講義では、腰椎単独で病態を追うのではなく、「どの隣接関節の機能低下が腰部へ負荷を集めているか」を見抜く評価の視点を整理します。
2. 脊柱管狭窄症の病態と、運動療法の狙いどころ
脊柱管狭窄症は「狭いから痛い」という単純な話ではなく、
姿勢やアライメント、神経の緊張と弛緩のダイナミクスまで含めて評価する必要があります。
資料で扱われている馬尾の蛇行(RNR)や体位で変わる脊柱管の振る舞いは、
「どの姿勢・動作で症状が出るのか」を説明できる運動療法へ直結する重要知識です。
「過前弯・過後弯」「拘縮除去」「支持性・安定性の再獲得」など、
現場で迷いやすい介入の優先順位を、臨床に落とし込める形で整理します。
3. サルコペニアと腰痛の「見えない関係」を読み解く
高齢者腰痛では、多裂筋だけでなく四肢筋の萎縮や脂肪増加が痛みや回復遅延に影響することが示されています。
体幹筋・四肢筋量の低下が重心前方化や骨盤後傾、脊柱変形を生み、
結果として腰への負荷を増やす──この「全身としての腰痛機序」を理解することが、
漫然とした体幹トレから脱却する鍵になります。
4. 高齢者の脊柱後弯変形と、アライメント戦略
高齢者の後弯変形は、筋力低下・骨盤傾斜・股関節機能などの影響を受けて進行します。
重要なのは「ただ伸ばす」ことではなく、
「どのタイプの後弯で、どの筋機能をどう回復させればADLが上がるのか」を判定すること。
状面アライメントの特徴と代償の読み方を整理し、運動療法の狙いを明確にします。
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260314z/
【松田現先生】“効く”腹筋・背筋の作り方〜松田現が提案する運動器疾患に活かすPNF体幹アプローチ〜(LIVEセミナー/ZOOM)
◆講 師:松田現先生
◆開催日:2026年3月21日(土) 18:00~21:00
概要
人間の身体の中心に体幹があるので、どんな動作・活動をしようとも体幹が無関係であるわけにはいきません。だとすると、運動器疾患における身体の各部位の痛みや機能障害には体幹が少なからず関わってくるはずです。
では、望ましい体幹の状態はどのような状態でしょうか?「弱いから強くする」「硬いから柔らかくする」では限界があります。
固有感覚に働きかけるPNFではまず、自分の思っている場所に身体があるのか、思った通りに動かせているのかに着目します。そしてもしそれができていないなら(大抵できていないのですが)それを修正する方法がPNFには沢山あります。
パターンを用いるのか、マット動作を用いるのか、歩行介入(坐位以上の介入)を用いるのか。。。
さらに、安定性をもたらすテクニックや、協調性をもたらすテクニックも同時に用います。
講演当日には徒手筋力計や必要であれば筋電計を用いて体幹を評価する方法を紹介し、“効く”体幹を作るためにどんな方法を用いるのか、具体的な方法を実技中心にお伝えします。
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260321z/
【坂雅之先生】凍結肩の理学療法 マスター編 難治症例に対する評価とアプローチ 〜回復遅延因子の特定と対処法〜(LIVEセミナー/ZOOM)
◆講 師:坂雅之先生
◆開催日:2026年3月29日(日) 10:00~13:00
概要
病期や身体所見に応じた標準的な理学療法によって多くの凍結肩患者は回復に向かいますが、中には改善が遅れる症例も少なくありません。臨床的には、顕著な他動可動域制限が長期間残存する症例、他動可動域は回復しているにもかかわらず自動可動域が改善しない症例、あるいは病態解剖学的特徴と一致しない痛みを訴える症例などが該当します。
このような症例では、関節内の炎症や靱帯・関節包の線維化・肥厚といった構造的要因だけでなく、中枢性感作、身体知覚異常、運動制御不良など、より複雑な要因が関与している可能性があります。本講義では、標準的な理学療法に抵抗を示す凍結肩症例を対象に、回復を遅延させる要因を多角的に評価し、治療戦略を再構築するための臨床思考と実践を深めます。
前半の講義では、凍結肩患者に生じうる中枢性感作や身体知覚異常など、病期を超えて残存する痛みや可動域制限に関与する回復遅延因子について解説します。後半では、一般的な関節可動域検査に加えて実施すべき追加の身体検査や質問紙調査の活用法、さらに運動制御不良に対する徒手療法および運動療法の実践的アプローチを紹介します。
標準的な介入では改善が得られにくい症例に直面している中堅以上の理学療法士に向けて、評価の視点と臨床推論をアップデートし、治療の幅を広げるためのヒントを提供するセミナーにしたいと思っております。
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260329z/
【上田泰久先生】頚椎由来?末梢神経由来?Head Controlから紐解く頚部痛としびれに対する評価と運動療法(LIVEセミナー/ZOOM)
◆講 師:上田泰久先生
◆開催日:2026年4月5日(日) 10:00 – 13:00
概要
【概要】
頸椎の退行変性疾患は、頸部痛・しびれなど多様な症状を呈し、セラピストが臨床でよく診る疾患のひとつです。しかし痛みなどの症状を改善させるために、どのような評価と運動療法を展開すれば良いか悩むことも多いのではないでしょうか。
本セミナー(基礎編)では、経験の浅いセラピストの方でも理解しやすいよう「機能解剖に基づく評価と運動療法」について講義(オンライン)で知識を習得することを目標にしています。主に「なぜ痛みが生じるのか?」について、関節・筋肉・神経の原因別に解説します。
明日からの臨床に直結する実践的な評価と運動療法(基礎編)のポイントをお伝えしたいと思います。頸椎疾患を診るうえで苦手意識を持つ先生方が、臨床で症状を改善できるよう「知識」を整理して提供したいと思います。ご参加頂く先生方、どうぞよろしくお願い致します。
【内容】
1.機能解剖に基づく評価と運動療法
①関節に対する評価と運動療法
②筋に対する評価と運動療法
③末梢神経に対する評価と運動療法
実技編は、5/10(日)に開催いたします。
お申し込みは、こちら👇
https://pro.ugoitalab.com/products/20260510p
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260405z/
【阿部浩明先生】脳画像 × 臨床:脳画像マスターシリーズ2026 ①ゼロから学ぶ!リハに活かす脳画像の基本構造と理解〜脳画像読影の土台を築く〜(LIVEセミナー/ZOOM)
◆講 師:阿部浩明先生
◆開催日:2026年4月12日(日) 10:00 – 12:00
概要
脳卒中患者のリハビリテーションにおいて脳画像情報を活用する重要性は多くの方がご存知のことであろうと思われます。
しかし、脳画像のみかたに苦手意識をお持ちのセラピストは少なくないのが実情です。脳画像といってもはたして一体どこをみれば良いのか、実際にどのように活用すれば良いのか、これらの問題を解決して、臨床において脳画像を活用することがあたりまえになる・・・そのことを目標と定め、4回の講演にて、脳画像をみるために必要な脳解剖の基礎知識、脳画像の基礎知識、様々な機能と関連する領域(つまり機能をみるうえで把握すべきポイント)、臨床での活用の具体的な事例について解説いたします。
この講義では脳画像をみる上でこれだけは知っておいていただきたい脳解剖の基礎知識を整理します。
■今後の開催日
脳画像マスターシリーズ2026 ②(5/10)
水平断から理解する!脳画像の“見える化”と病態把握 〜断面図で脳を読み解く〜
脳画像マスターシリーズ2026 ③(5/31)
脳の働きをどう診る?神経経路から考える機能の理解 〜脳機能と神経経路をつなげる〜
脳画像マスターシリーズ2026 ④(6/14)
この画像、どう活かす?実例で学ぶ臨床読影の実践力 〜現場で使える脳画像活用術〜
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260412z/
【赤羽根良和先生】曖昧だった仙腸関節が“見えてくる!仙腸関節機能障害の評価と運動療法(LIVEセミナー/ZOOM)
◆講 師:赤羽根良和先生
◆開催日:2026年4月18日(土) 17:30 – 20:30
概要
その腰痛・殿部痛、仙腸関節を疑っていますか?
腰痛や殿部痛、下肢への放散痛を訴える患者は非常に多く、
その多くが「腰椎由来」として評価・治療されているのが現状です。
しかし近年、腰下肢痛の10〜20%は仙腸関節に起因する可能性があることが報告されています。
にもかかわらず、仙腸関節は「動かない関節」「評価が難しい関節」と捉えられ、十分に検討されないまま治療が進んでしまうケースも少なくありません。
本セミナーでは、仙腸関節機能障害を
曖昧な診断名ではなく、構造と機能から説明できる病態として捉え直します。
仙腸関節痛の正体は「炎症」ではない?
仙腸関節性疼痛の多くは、炎症そのものではなく、
仙腸関節周囲の靭帯・筋膜・皮下組織に分布する神経終末への侵害刺激によって生じます。
その侵害刺激は、
静的姿勢での骨盤位置異常、動的動作での非生理学的運動、周囲筋の防御的緊張や反射性筋攣縮によって助長され、結果として仙腸関節の支持性をさらに低下させる悪循環を生みます。
なぜ安静時痛が出るのか。なぜ運動時にだけ痛むのか。なぜ殿部から大腿にかけて分節的な痛みが出るのか。
本講義では、これらの疑問を神経支配・靭帯構造・力学的負荷の視点から整理します。
「情報」と「理解」は違う
資料の中で強調されているのが、
information と intelligence は似て非なるものである、という考え方です。
知識を増やすだけでは、臨床判断力は高まりません。
重要なのは、なぜその評価を行うのか、 なぜその所見が重要なのか、なぜその運動療法を選択するのかを説明できることです。
本セミナーは、単なる知識の羅列ではなく、
仙腸関節障害を自分の頭で考え、判断できるようになるための思考整理を目的としています。
仙腸関節機能障害を引き起こす要因を整理する
仙腸関節障害には、直接的に疼痛を引き起こす要因と、間接的に疼痛を助長する要因があります。
二次的要因が改善することで症状が消失するタイプもあれば、
それだけでは症状が残存するタイプも存在します。
どのタイプなのかを見極めることが、保存療法でどこまで狙うのか、どの順序で介入するのかを決定する鍵となります。
評価から運動療法へつなぐ実践的アプローチ
本講義では、
仙腸関節テスト、圧痛所見、姿勢・動作観察をもとに、
仙腸関節性疼痛を疑うプロセスを整理します。
さらに、 神経終末の伸張・滑走を意識した操作、骨盤輪周囲筋の等尺性収縮、仙腸関節の運動制御を目的としたエクササイズ、腰下肢のモーターコントロールまで、評価結果に基づいた運動療法の手順を具体的に解説します。
重要なのは、仙腸関節の可動域を無理に拡大することではなく、限られた可動範囲の中で、周囲組織の伸張性・滑走性・支持性を回復させることです。
また本セミナーでは、仙腸関節機能障害を腰下肢痛の重要な原因の一つとして捉え、解剖学、神経支配、バイオメカニクスの視点から病態を整理します。
直接的・間接的要因を見極める評価の考え方を学び、仙腸関節性疼痛に対する運動療法の組み立て方を、臨床で再現できる形で提示します。
受講後には、仙腸関節を「分からない関節」ではなく、評価し、治療戦略を立てられる関節として扱えるようになることを目標とします。
こんな方におすすめです
・腰痛や殿部痛の原因がはっきりせず、対応に悩んでいる方
・腰椎治療を行っても症状が改善しきらない症例を多く担当している方
・仙腸関節を評価にどう組み込めばよいか分からない方
・保存療法でどこまで狙うべきか判断に迷っている方
・評価から運動療法までを一貫して整理したい方
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260418z/
【田舎中真由美先生】腰・骨盤帯障害に対する骨盤底筋と体幹深層筋の評価と治療〜インナーユニット機能を活かした臨床介入(LIVEセミナー/ZOOM)
◆講 師:田舎中真由美先生
◆開催日:2026年4月26日(日) 9:00 – 12:00
概要
腰痛や骨盤帯障害の臨床において、骨盤底筋・横隔膜・腹横筋・多裂筋から構成される「インナーユニット」は、体幹・骨盤の安定性および運動制御に重要な役割を果たす。しかし、これらの筋群は視覚的に捉えにくく、評価や介入が抽象的になりやすいという課題がある。本ウェビナーでは、腰・骨盤帯障害を有する症例を想定し、骨盤底筋を含めた体幹深層筋群をどのように評価し、どのように臨床介入へ活かすかを解説する。
特に、骨盤底筋と呼吸・姿勢制御の関係や体幹深層筋群の協調性に焦点を当て、デモンストレーションを通して実践的に提示する。
1. インナーユニットと体幹機能
2. 腰・骨盤帯障害と骨盤底筋の臨床的意義
3. インナーユニットの機能評価-骨盤底筋・横隔膜・腹横筋・多裂筋-
4. 評価結果をどう統合するか
5. インナーユニットを機能させる介入方法
応募はこちらから
↓ ↓ ↓
https://pro.ugoitalab.com/products/20260426z/
その他の園部企画の講演・セミナー
※新型コロナウイルスの影響により、現在会場セミナーは中止しております。
Zoomセミナーは詳細が決まり次第、掲載していきます。
おすすめ記事
コメント
この記事へのトラックバックはありません。






この記事へのコメントはありません。